睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)とは、眠っている間に呼吸が何度も止まったり、空気の通り道が狭くなって呼吸が浅くなったりする病気です。
医学的には、10秒以上呼吸が止まる状態を無呼吸とし、この無呼吸が1時間に5回以上、または7時間の睡眠中に30回以上ある場合に診断されます。
この病気の恐ろしい点は、本人が熟睡しているつもりでも、体は酸欠状態に陥り、窒息しないように脳が何度も覚醒反応を起こしていることです。そのため、睡眠の質が極端に低下し、心身に大きな負担がかかり続けます。放置すると、将来的に重篤な病気を引き起こすリスクが高まることが明らかになっています。
ご自身では気づきにくい病気ですが、以下のようなサインがある場合は注意が必要です。ひとつでも当てはまる場合は、一度検査を受けることをお勧めします。
・大きないびきをかいている
・いびきが突然止まり、しばらくして「ガッ」と大きな音とともに再開する
・寝ている間に呼吸が止まっている
・苦しそうで、むせたり寝汗をかいたりしている
・夜中に何度もトイレに起きる
・朝起きた時に頭痛がする、または口が乾いている
・熟睡感がなく、朝から体がだるい(倦怠感)
・日中、強烈な眠気に襲われる
・会議中、運転中、映画鑑賞中などに意識が飛ぶように眠くなる
・集中力が続かず、些細なことでイライラする
これらは単なる疲れや睡眠不足ではなく、病気によって睡眠の質が著しく低下している危険なサインです。
原因によって以下の3つに分類されますが、患者さんの大部分は①の閉塞型です。
最も一般的なタイプです。呼吸をしようとする努力は認められますが、空気の通り道(気道)が物理的に狭くなったり塞がったりすることで呼吸が止まります。
脳から呼吸をする指令が出なくなることで呼吸が止まるタイプです。心不全などの心臓病をお持ちの方に見られることがあります。気道は開いていますが、呼吸運動そのものが止まります。
閉塞型と中枢型の両方の特徴を併せ持ったタイプです。
👉 多くの患者さんは「閉塞型」です。
最も多い「閉塞型」の原因は、空気の通り道であるのど(上気道)が塞がってしまうことです。
首回りやのどの内側に脂肪がつくと、気道が狭くなります。さらに仰向けで寝ると、重力で脂肪や筋肉が沈み込み、気道を完全に塞いでしまいます。
「私は太っていないから関係ない」と思われる方が多いですが、実は日本人を含むアジア人は、欧米人に比べてあごが小さく後退している傾向があります。 そのため、肥満でなくても以下のような特徴がある方は、気道が狭くなりやすく、無呼吸症候群のリスクが高くなります。
・小顔で下あごが小さい
・下あごが後ろに引っ込んでいる
・扁桃腺(へんとうせん)が大きい
・首が短い、太い
・舌が大きい
・アルコール:筋肉を緩める作用があるため、舌がのどの奥に落ち込みやすくなります。
・睡眠薬:種類によってはのどの筋肉の緊張を緩め、無呼吸を悪化させることがあります。
・喫煙:のどの炎症やむくみを引き起こし、気道を狭くします。
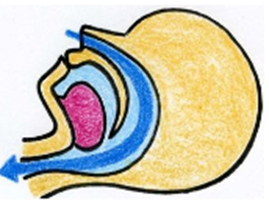
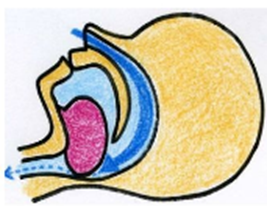
単にいびきがうるさいだけの病気ではありません。低酸素状態が毎晩続くことで、交感神経が興奮し、血管や心臓に過度な負担がかかります。
治療せずに放置すると、以下の病気の発症リスクが健康な人に比べて数倍高くなると言われています。
・高血圧(特に薬が効きにくい早朝の高血圧)
・心疾患(心筋梗塞、狭心症、心不全、不整脈)
・脳卒中(脳梗塞、脳出血)
・糖尿病(インスリンの働きが悪くなるため)
・脂質異常症
これらの合併症が重なることで、最悪の場合は突然死や寿命の短縮につながることも報告されています。
日中の強い眠気や集中力の低下は、仕事のパフォーマンスを下げるだけでなく、重大な事故につながります。
・居眠り運転による交通事故
・工場や現場での労働災害
・仕事上のミスや判断力の低下
ご自身の健康だけでなく、周囲の安全を守るためにも治療が必要です。
当院では、患者さんの負担を減らすため、入院せずにご自宅で行える検査を導入しています。
まず、睡眠時無呼吸症候群の可能性があるかを調べます。 検査機器をご自宅に持ち帰っていただき(または郵送)、寝る時に手の指や鼻の下にセンサーを取り付けます。 血液中の酸素濃度や呼吸の状態を記録し、解析します。痛みはなく、いつもの布団で寝ながら検査が可能です。
簡易検査でさらに詳しい調査が必要と判断された場合に行います。 以前は入院が必要でしたが、現在はご自宅で実施可能な体制を整えています。 脳波、眼球の動き、呼吸、心電図、筋電図などを装着し、睡眠の深さ(質)や無呼吸の種類などを総合的に解析します。
検査結果から、1時間あたりの無呼吸と低呼吸の合計回数(AHI)を算出し、重症度を判定します。
・AHI 5未満:正常範囲
・AHI 5~15:軽症
・AHI 15~30:中等症
・AHI 30以上:重症(直ちに治療が必要なレベル)
重症度や患者さんのライフスタイルに合わせて、最適な治療法をご提案します。
中等症から重症(AHIが20以上など)の場合に第一選択となる、現在最も効果が確立されている治療法です。 寝ている間に鼻にマスクを装着し、機械から適切な圧力で空気を送り込みます。空気の圧力で気道を内側から広げることで、のどの閉塞を防ぎます。
・治療を行ったその日から、いびきがなくなり、朝の目覚めが劇的に改善する方も多くいらっしゃいます。
・健康保険が適用されます(月1回の外来受診が必要です)。
・マウスピース:軽症の方や、CPAPが合わない方に歯科で作成します。下あごを少し前に出した状態で固定し、気道を広げます。
・生活習慣の改善:肥満がある方には減量指導を行います。また、横向きで寝る工夫や、就寝前の飲酒制限なども指導します。
・外科手術:扁桃腺肥大などが原因の場合、耳鼻咽喉科での手術を検討することもあります。
当院では、問診から検査、診断、そして治療(CPAP導入・管理)まで、すべてワンストップで対応可能です。 「自宅での簡易検査」から「自宅での精密検査」へとスムーズに進めるため、お仕事が忙しい方でも無理なく検査を受けていただけます。
また、睡眠時無呼吸症候群は高血圧や糖尿病などの生活習慣病と密接に関わっています。当院では呼吸の状態だけでなく、全身の健康状態をチェックし、合併症の予防・治療も含めたトータルケアを行います。
睡眠時無呼吸症候群は、決して珍しい病気ではありません。 「たかがいびき」と軽く考えず、「命に関わる病気」であることを知ってください。適切な治療を行えば、睡眠の質が良くなり、日中の活動能力が上がり、将来の大病を防ぐことができます。
「もしかして自分も?」「家族のいびきが心配」と思われた方は、どうぞお気軽にご相談ください。早期発見と治療が、あなたとご家族の未来の健康を守ります。